반응형
1. 정의
PSVT(paroxysmal supraventricular tachycardia)는 갑작스럽게 시작되고 갑자기 멈추는 빠른 심박수(빈맥) 에피소드로, 심실 위쪽(상심실)에서 발생하는 규칙적인 심장리듬 장애. 일반적인 부정맥 중 하나.
2. 증상
- 두근거림 (palpitation) – 갑자기 시작하고 갑자기 멈춤
- 어지러움, 호흡곤란, 가슴 불편감, 실신 가능
- 수 초에서 수 시간까지 지속 가능
- 일부는 무증상이기도 함
3. 병태생리(기전)
대부분 재진입 회로(reentry circuit) 또는 비정상적인 자동능(automaticity) 때문
* 방실결절 재진입성 빈맥(AVNRT) : 약 60~70%
- AVNRT 환자는 평소 방실결절(AVN) 안에 빠른 경로(fast pathway, FP)와 느린 경로(slow pathway, SP) 두 가지 경로를 갖고 있음. FP는 불응기가 길고 SP는 불응기가 짧다.
- 전형적 AVNRT(80~90%)(slow-fast type) : 평소에는 FP가 전기 신호를 심실로 내려보냄. SP로도 신호가 가지만 이미 FP가 먼저 도착했기 때문에 SP 쪽 신호는 사라짐. 따라서 재진입 회로가 생기지 않는다. 하지만 갑자기 심장에서 조기 박동(PAC)이 나오면 FP는 아직 불응기 상태여서 신호를 못 보내고 SP로 천천히 신호가 내려가게 됨. SP가 내려갈 때쯤 FP는 불응기가 끝나게 되면서 회복된 FP를 따라 신호가 역행(retrograde)하면서 심방으로 올라가게 된다(물론 이때 SP로 내려간 신호는 심실로 신호를 전달시킨다). 이때 slow -> fast 경로로 재진입 회로(reentry circuit)가 형성되어 AVNRT가 유지된다. 즉 FP로 역행해서 올라간 신호는 다시 심방을 자극하고 그 신호가 다시 SP로 재진입(이때 FP는 다시 불응기 이므로)해서 내려오고, 내려왔다가 다시 FP를 통해 올라가고, 다시 SP를 통해 내려오고 반복된다. SA node는 AVNRT가 있다고 해서 멈추는 것은 아니고 정상적으로 정기적인 전기 자극을 만들고 있다. 다만 AVNRT의 재진입 회로가 더 빠르게 심방을 자극하고 있기 때문에 SA node에서 나온 신호는 심방에 도달하기 전에 이미 불응기에 빠져 있거나 회로에 의해 덮어씌워지게 된다. 따라서 SA node의 신호는 심방을 탈분극 시키지 못하고 무시당한다. EKG에서는 retrograde P파가 관찰된다. 이 P파는 SA node에서 발생한 것이 아니라 재진입 회로를 타고 FP를 거꾸로 올라온 전기 신호가 심방을 자극해서 생긴 것이다. 심방이 역방향으로 탈분극 되므로 EKG 상에서도 P파의 모양과 위치가 비정상적이다(QRS 바로 뒤에 붙거나 QRS와 겹치기도 한다, II, III, aVF에서 negative로 보임(슈도 S), short RP(RP <PR), V1에서 슈도 R')
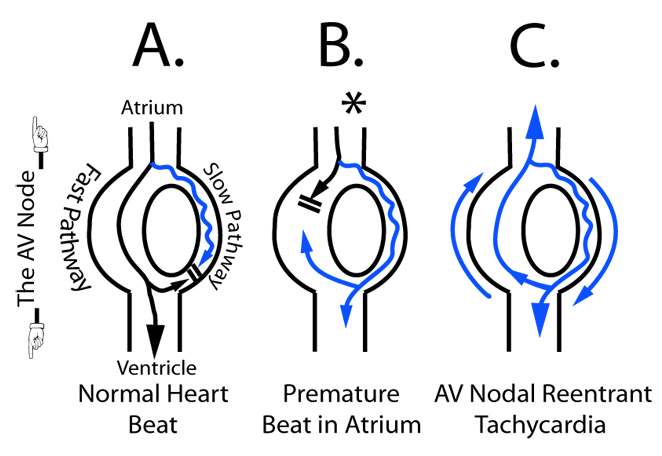

- 비전형적 AVNRT(10~20%)(fast-slow or slow-slow type)
- Fast-Slow type : PAC가 발생했을 때 FP가 불응기가 끝난 상태라면 그대로 FP를 타고 신호가 심실로 내려간다. FP로 하강한 신호가 AV node 하부에서 다시 SP를 따라 심방으로 역행할 수 있다면 이를 통해 재진입 회로가 만들어진다. 본래 대부분의 SP는 하향전도는 가능하지만 상향(retrograde) 전도는 잘 되지 않거나 아주 제한적으로만 가능하다. SP가 정확한 타이밍에 회복도 돼야 한다. 따라서 이 fast-slow type은 비전형적이고 흔하지 않은 형태이다. 구조적으로 역행할 수 없는 SP를 가진 사람이라면 PAC가 발생하고 FP가 불응기가 끝난 상태라 FP로 신호가 내려가더라도 재진입 회로 형성 없이 정상 전도가 된다.
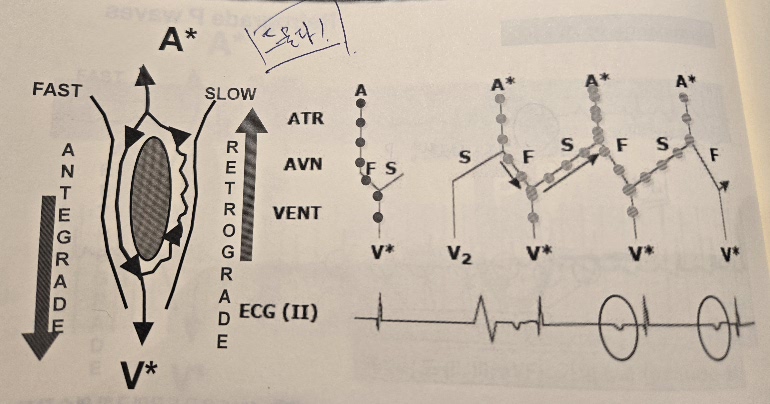
- Slow-Slow type은 AV node 주변에 서로 다른 두 개의 slow pathway가 존재하고 하나는 하향(anterograde, inferior), 다른 하나는 상향(retrograde, superior) 전도를 담당한다. 이 역시 PAC 등으로 인해 inf.SP로 신호가 하강하고 다시 AV node 하부에서 신호가 sup.SP로 역행하여 심방을 자극한다. 이 회로가 반복된다. 다만 두 개의 기능적으로 분리된 SP를 갖는 경우가 드물고 둘 다 전도 가능하며 재진입 조건을 만족하는 경우는 매우 드물기 때문에 slow-slow AVNRT는 가장 희귀한 형태이다. SP 두 개를 가진 사람도 물론 FP를 갖고 있다. 다만 어떤 이유로든(불응기 상태, 타이밍 부조화, conduction block 등) 재진입 회로에 포함되지 않고 대신 두 개의 SP가 회로를 구성하게 된다. 비유하자면 고속도로(FP)가 있는데도 두 개의 국도(SP1, SP2)를 통해 차가 빙빙 도는 구조이다. 고속도로는 막혀 있거나 진입로가 안 맞거나 해서 쓰이지 않는 것이다.
* 방실 재진입성 빈맥(AVRT) : 약 30%
- 방실결절 외에 부전도로(accessory pathway, AP) 존재(예 : WPW 증후군), 심방과 심실 사이를 전기신호가 우회로를 통해 왕복
- 보통 AV node는 느리고 불응기 짧음, AP는 빠르지만 불응기 길 수 있음
- Orthodromic AVRT : AVNRT의 slow-fast pathway와 유사한 기전이다. 평소에는 심방에서 나온 전기 신호가 AV node를 통해 심실로 내려가고 AP는 불응기 상태여서 전도를 하지 않음. 하지만 PAC가 발생하면 평소처럼 AV node를 통해 신호가 내려가지만(AV node는 불응기가 AP보다 짧음) AP는 평소처럼 불응기가 아니라 활성화되어 전도할 수 있는 상태로 기다리고 있음. 그래서 AP를 통해 역행성 전도가 발생해 재진입 회로가 만들어짐. PAC가 이 미묘한 시간차를 유발한다. AVRT 환자는 AVNRT 환자처럼 AV node에 두 개의 pathway(SP, FP)를 갖고 있지 않다. 대신 AP를 갖고 있고 AV node pathway는 하나다. 굳이 비교하자면 속도는 AP가 제일 빠르다고 보면 되고 그다음이 AVNRT의 FP, 그다음이 AVRT환자의 AV node, 그다음이 AVNRT의 SP라고 보면 된다.
- Antidromic AVRT : AVNRT의 fast-slow pathway와 유사한 기전이다. PAC가 발생했을 때 AP가 순방향 전도 가능 상태이고 AV node가 불응기인 경우 AP로 먼저 신호를 내려보내게 된다. 내려간 신호가 AV node 쪽으로 역행전도되어 심방으로 올라오게 되고 이 순환이 반복되며 재진입 회로가 유지된다. orthodromic보다 드물게 발생하는데 이는 AV node가 불응기여서 정상전도로 내려가지 않는 상황이 적고, AP가 순방향 전도도 가능하면서(AP는 본래 순방향 전도가 잘 안됨) 불응기가 짧아야 하기 때문이다(타이밍이 맞기도 어렵다).

4. 트리거
- PAC(premature atrial contraction) : 가장 흔함, AVNRT의 90% 이상
- VPC(ventricular premature contraction) : retrograde conduction 이 가능한 경우
- 심방 flutter 혹은 심방세동의 일부 전도
- 자율신경계 변화 : 특히 부교감 신경 자극(미주신경 항진) -> fast pathway의 전도 억제(ex: 밥 먹고 졸릴 때, 구토하거나 소변보다가 등등)
- 약물 : Digitalis(Digoxin) - AV node 전도에 영향을 줌
- 카페인, 알코올, 흡연, 교감신경 흥분제 : 심장 흥분도 높여서 트리거 가능
- 기저 심질환 및 심장 수술 이후 변화 : AV node 주변에 염증, 반흔, 수술 후 구조적 변화 등
5. 심전도 특징 및 차이점
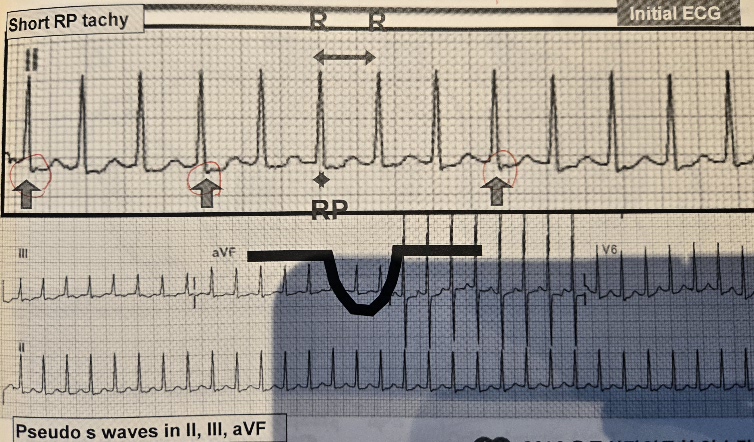
- 전형적 AVNRT(slow-fast type) : P파가 거의 안 보이거나 QRS 직후에 붙어서 보임 (pseudo R' in V1, pseudo S in II), short RP(<70ms), RP <PR, II/III/aVF에서 inverted P파 보임
- 심방이 심실 바로 직후에 자극되므로 P파가 QRS와 겹치거나 직후에 살짝만 보임. 그래서 RP가 매우 짧고, P파를 찾기 힘듦

- 비전형적 AVNRT(fast-slow or slow-slow) : QRS 종료 후 한참 있다가 P파 보임, long RP(>70ms), RP> PR, II/III/aVF에서 inverted P파 보인다(조금 더 크게), V1 슈도 R은 잘 안 보임(P파가 QRS와 안 겹쳐서)
- 심방이 심실 자극보다 한참 뒤에 자극되므로 P파가 QRS 뒤에서 뚜렷하게 보임. 그래서 RP 간격이 길어지고, 일반 AVNRT와 다른 양상. RP간격이 길어지다 못해 T wave와 겹치거나 T wave 뒤에서 나오는 경우도 있음

- Orthodromic AVRT : QRS 직후의 ST segment에서 보이는 역행 P파(전형적 AVNRT는 P파가 안보이거나 QRS 직후에 보인다, RP가 전형적 AVNRT보다 조금 더 길다), 외부 pathway로 역행해서 올라가니까 심방 자극이 조금 더 늦다, V1에 슈도 R은 안보임

- Antidromic AVRT : 넓은 QRS(wide QRS tachycardia), AP를 통해 심실로 전기가 도달해서 심실이 비정상적으로 느리고 넓게 탈분극 되기 때문. 위장된 VT처럼 보일 수 있음. QRS 이후 늦게 보이는 역행 P파, RP 간격은 길다

6. 치료
- 미주신경 자극법(Vagal maneuver) : 발살바법(배에 힘주며 숨 참기), 얼굴에 찬물 대기, 경동맥 마사지 등
- 아데노신 정맥주사(Adenosine IV) : AV node 일시적 차단
- 베타차단제 혹은 칼슘채널차단제
- 불안정한 환자(혈압 저하, 의식 저하 등) : 동기화 심율동 전환(synchronized cardioversion)
- 장기 치료 : 약물 치료, 생활 습관 개선, 고주파 절제술(Radiofrequency Catheter Ablation, RFCA, 재발성, 약물 치료 불응 시, 근본적 치료 가능, 전형적 AVNRT의 slow pathway나 AVRT의 부전도로를 절제)
Reference : 응급심장연구회 연수강좌
반응형
'응급의학 > 심장' 카테고리의 다른 글
| 심실빈맥(Ventricular tachycardia, VT)의 정의, 원인, 구분, 치료, EKG 등에 대해 (1) | 2025.04.29 |
|---|---|
| 응급실에 내원한 흉통(가슴 통증) 환자들의 원인들에 대해 (34) | 2023.08.24 |

